Endoskopi Cerrahi (Kapalı Cerrahi)
Endoskopik cerrahi; optik, aydınlatma, video sistemi ve bazı cerrahi enstrümanlardan kurulan sistem ile yapılan minimal invaziv cerrahi yöntemdir. Optik ve ışık sisteminden oluşan kamera vücut boşluklarının görüntülenmesini sağlar ve böylece cerraha vücut boşluklarındaki patolojinin açık operasyona gerek kalmadan tanı ve tedavisine izin verir. Başlangıçta sadece tanısal laparoskopi yapılabilmekte iken teknolojideki ilerlemeler sayesinde artık günümüzde operatif laparoskopi yaygınlaşmış olup, birçok kanser cerrahisi de bu sistem ile yapılmaktadır. Ayrıca iyi seçilmiş vakalarda daha az kanama, hastanede kalma süresinin daha kısa olması ve kişinin daha hızlı iyileşme süresi gibi açık ameliyatlara birçok üstünlük sağlamaktadır.
Kadında endoskopik cerrahi iki yöntem ile yapılmaktadır;
1-Laparoskopi: Karın içi genital organ patolojilerinin tanısı ve tedavisi için yapılan işlemlerdir.
2-Histeroskopi: Rahim iç kısmına (uterin kavite) ait patolojilerinin tanısı ve tedavisi için yapılan işlemlerdir.
Laparaskopi Nedir?
Laparoskopi, göbek altına yapılan ufak bir kesi ile karın boşluğunun karbondioksit gazı yardımı ile şişirilerek kamera ve video sistemi ile rahim, tüpler, yumurtalıklar (overler) ve diğer çevre organlar gibi karın içi organların gözlenmesini ve gerektiğinde düzeltici müdahalelerin yapılmasını sağlayan tanı ve tedavi yöntemidir. (Resim-1)
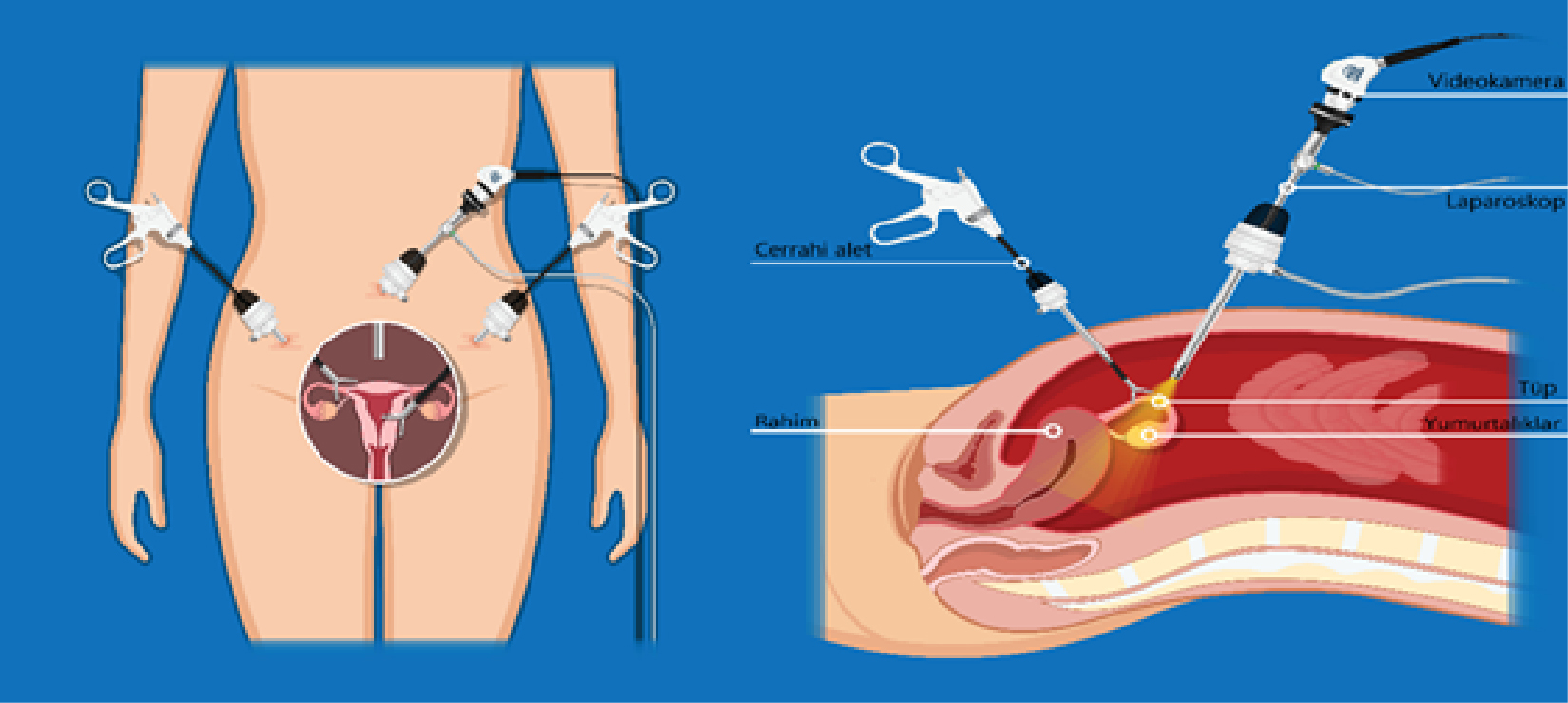
Resim-1: Laparoskopi şematik görünümü
Laparoskopi Hangi Durumlarda Yapılır?
Geçmişte infertil kadınların değerlendirilmesi için rutin tanı amaçlı uygulanırken, günümüzde tanısal ve operasyon amaçlı kullanılmaktadır.
Tanısal
Uterus, tüpler ve overlerin değerlendirilmesi
Diğer pelvik ve karın içi organ değerlendirilmesi
Operatif
Tubalarla ilgili hidrosalpinks, ektopik (dış) gebelik gibi patolojilerin giderilmesi
Endometrioma (çikolata Kisti) diğer over kistlerinin çıkarılması
Myom çıkarılması
Over torsiyonunun (overin kendi ekseni etrafinda dönmesi) düzeltilmesi
Birçok jinekolojik ve onkolojik patolojilerin tedavisi amacı ile kullanılmaktadır.
Laparoskopik vakalarda açık ameliyatlara daha hızlı olmaktadır.
Diagnostik laparoskopi ile pelvis veya abdomen direk görüntülenerek fallopian tüpler, overler, uterus, ince ve kalın barsaklar, appendiks, karaciğer ve safra kesesinin görüntülenmesine izin verir. Kadının öyküsünde ve muayenede infertiliteyi açıklayıcı bir patolojinin bulunamadığı durumlarda başvurulabilir. HSG (histerosalpingografi)’de tüplerin etrafındaki yapışıklıklar (peritubal adezyon) veya HSG sırasında radyo-opak boyanın tüplerden basınçlı ve gecikmeli geçtiği tüplerle ilgili infertiliteye neden olabilecek durumlarda tanıyı kesinleştirmek için tanısal ye başvurulabilir. Bunun dışında erken evre endometriozis, kronik pelvik ağrı, pelvik inflamatuar hastalık ve dış gebelik tanısı için de tanısal laparoskopi gerekebilir. Tanısal laparoskopi kararı verilmeden önce infertiliteye neden olabilecek hormonal bozukluklar veya erkek faktörü ekarte edilmelidir.
Laparoskopi nasıl yapılır?
İşlem öncesi hasta hazırlığı:
İşlemden bir gün önce barsak temizliğini sağlayan ilaç verilmesi ve genel anestezi uygulanacağından dolayı işlemden 8 saat önce herhangi bir şey yenilip içilmemesi gerekmektedir. İşlem günü hastaneye yatışın ardından serviste operasyon öncesi hazırlıklar yapıldıktan sonra hasta ameliyathaneye alınır.
Ameliyathane Hazırlık ve Ameliyat Aşaması:
Hasta jinekolojik pozisyonda genel anestezi ile uyutulduktan sonra önce bütün karın bölgesi temizlenir, göbek ve alt pelvis bölgesi açık kalacak şekilde batın steril örtü ile tamamen kapatılır. Sonra servikse (rahim ağzı) uterusun istenilen yönde hareket ettirilmesini sağlayacak manipülatör yerleştirilir.
Hasta uyuduktan sonra göbek çukurunun alt sınırından 1-1,5 cm’lik cilt altı kesi uygulanır ve bir metal kanül yardımı ile karbondioksit (CO2) gazı verilerek karın boşluğunun şişirilmesi sağlanır. Bu işlem operasyon yapılacak sahanın genişlemesine ve görüntü kalitesinin daha iyi olmasına imkan tanır ve böylece organlara zarar vermeden işlemin gerçekleştirilmesini sağlar. Karın boşluğuna CO2 verilmesi ve iğne çıkarıldıktan sonra trokar ile kesi yerinden karın boşluğuna girilerek trokar deliğinden kameranın karın boşluğuna girmesi sağlanır. Uterus, overler, tubalar ve etraf doku, bağırsaklar, karaciğer, safra kesesi ve karın duvarları kontrol edilerek video kaydına alınır, gerekli durumlarda ayrıca fotoğraflar çekilir.
Tüplerin değerlendirilmesi servikal kanal aracılığı ile özel bir boya maddesi olan metilen mavisi verilerek yapılır. Tüplere operatif bir işlem yapılacak ise cerrahi enstrümanların girişlerini sağlamak için her iki kasık bölgesinden 2 adet 5 numara trokarlar ile karın boşluğuna girilir. Böylece göbekten girilerek karın boşluğunu gösteren kamera cerrahi işlem yapılacak sahayı aydınlatarak gösterirken, diğer deliklerden girilen cerrahi enstrümanlar ile operasyon gerçekleştirilir.
İşlemin zamanlaması ve süresi
Laparoskopi ideal olarak adet bitiminden birkaç gün sonra yapılır. Acil bir durum için yapılacak ise adet zamanı dikkate alınmaz. Tanısal laparoskopi yaklaşık 20-30 dakika sürer ve hastalar genellikle aynı gün hastaneden taburcu edilir.Laparoskopi ile beraber eş zamanlı olarak histeroskopi de düşünülüyor ise zamanlama olarak endometriyumun ince olduğu yine adetten temizlendikten sonraki günler seçilebilir.
Operasyon sonrası bakım
İşlem genel anestezi altında uygulanacağından işlem sırasında herhangi bir ağrı hissedilmemektedir. Uyandıktan sonra kesi yerlerinde ağrı hissedilmemesi için bu noktalara hasta uyandırılmadan lokal anestezi uygulanır. İşlemden sonra omuz ağrısı olması yaygındır. Ağrı, cerrahi aletler için bir çalışma alanı oluşturmak için hastanın karnını şişirmek için kullanılan karbondioksit gazının bir sonucudur. Uyandıktan sonra omuzda ağrı hissedilmesinin nedeni diafram zarı ve omuzun ortak sinirlerinin olmasındandır. Ağrı keskin olup geçicidir ve bir iki gün içerisinde kaybolur. Ağrı sırasında ayağa kalkmak ve bir süre dolaşmak faydalı olabilir. Ayrıca egzersiz ve masaj rahatlatabilir.
Ameliyat sonrası evdeki bakım
Göbek altı bir cm’lik kesi yerinde bir veya iki dikiş bulunur ve bu dikişler kendiliğinden eriyerek kaybolmaktadır, bu nedenle alınmaları gerekmez. Dikiş üzeri su geçirmez bant ile kapatıldığından hasta taburcu olduğunda evde banyo yapabilir. Genellikle 1 hafta içinde normal günlük aktivitelere dönülebilir. Hastanın operasyon sonrası yutkunma ile boğaz ağrısı hissetmesi entübasyon sırasında kullanılan tüplere bağlı olup bu durumda boğaz pastili kullanılması önerilir. Bunun dışında iyileşme sürecinde hastanın rahat kıyafetler giymesi ve hafif fiziksel aktivitelere başlaması önerilir.
Cinsel aktivite
İnvaziv cerrahi uygulanmadığı durumlarda işlem sonrası hafif vajinal kanama ve tüplerin kontrolü için kullanılmış olan boya maddesinin idrardaki mavi rengi birkaç gün devam edebilir. Cinsel aktiviteye işlemden üç dört gün sonrasında izin verilir.
İşlemden sonra tedaviye başlamak için ne kadar beklenmelidir?
Operatif laparoskopi yapılmayan hastalarda eğer tüp bebek tedavisi düşünülüyor ise dört hafta sonra tedaviye başlanabilir. Ancak sperm faktörü bulunmayan vakalarda laparoskopi sonrası normal yollardan gebelik şansının olabileceği göz önünde bulundurularak eğer doktorunuz uygun görmüş ise iki üç ay bekleme tedavisi önerilebilir. Dondurulmuş embriyo transferi yapılacak hastalarda ise transfer hazırlığına laparoskopiden sonra göreceği ikinci mens ile başlanır.
Diagnostik laparoskopi açık bir ameliyata kıyasla etkili ve oldukça güvenlidir. Açık ameliyata göre daha kısa hastanede kalış süresi ve daha hızlı iyileşme izlenir. Bütün cerrahi işlemlerde olduğu gibi risk ve komplikasyonlar mevcut ise de, güvenli ve jinekolojik problemlerin tanı ve tedavisinde kanıtlanmış bir yöntemdir.
2- Operatif Laparoskopi:
Genellikle muayene ve görüntüleme teknikleri ile önceden tanı konulmuş bir patolojinin tedavisi veya patolojik olan organın duruma göre çıkartılması için yapılan laparoskopik uygulamalardır.
Bazı durumlarda tanısal laparoskopi olarak başlanan bir işlemde operasyon öncesi tanımlanamamış bir patoloji ile karşılaşılabilir. Bu durumda tanısal işlem operatif laparoskopiye dönülerek tanımlanan patoloji güvenle tedavi edilebilir. Operatif laparoskopi yapılırken, problar, bipolar veya monopolar makaslar, biopsi forsepsleri, kanamayı durudurucu koagulatörler, sütür (dikiş) materyalleri gereklidir. Tüp etrafındaki yapışıklıklar, endometriozis odakları, overyan kistler, myomlar, hidrosalpinks ve dış gebelik gibi patolojiler yukarıda bahsedilen enstrümanların yardımı ile düzeltilebilir veya ortamdan uzaklaştırılabilir.
Operatif laparoskopi genel anestezi altında ve tanısal laparoskopi de anlatıldığı şekilde yapılır.
Tanı araçlarının özellikle ultrasonografi cihazlarının önceki yıllara göre çok daha geliştirilmiş olması ve kliniğimizde kullanmakta olduğumuz bu ileri düzey ultrasonografi cihazlarının mevcut patolojileri görüntüleme açısından mükemmel olması ve gerektiğinde pelvik MR ile görüntüleme yapılabilmesi nedeniyle günümüzde tanısal laparoskopiye olan ihtiyaç eskiye oranlı anlamlı şekilde azalmıştır. Günümüzde laparoskopi daha çok zaten önceden tanımlanmış patolojilerin düzeltilmesi için operatif amaçlı yapılmaktadır.
Operatif laparoskopi endikasyonları;
Tüplerin uç kısmının tıkanarak içerisinde sıvı birikmesine yol açan hidrosalpinks, endometrioma, myomlar, dermoid ve diğer over kistleri, dış gebelik, yumurtalığın kendi ekseni etrafında dönerek kan akımının yetersiz kalması durumu olan over torsiyonu gibi durumlar operatif laparoskopi endikasyonlarını oluşturmaktadır.
Hidrosalpenks
Tubalar normalde yumurta ile spermin buluştuğu ve döllenmenin gerçekleştiği bölgedir. Düzenli yumurtlama gerçekleşen sikluslarda tubal fizyoloji hormonların değişen seviyelerine göre değişerek ovulasyon sırasında gebeliğe en elverişli durumu gelirler. Tüplerin uç kısımlarının kapalı olduğu durumlarda, tüpün fizyolojik miktarlarda salgıladığı sıvı karın içine akamayacağından tüp içerisinde birikir ve hidrosalpinkse neden olur (Resim-2). Tüp içinde biriken bu sıvı zaman zaman basıncın artmasıyla rahim boşluğuna geri akım yaparak embriyonun rahim içinde tutunmasını engeller veya tutunmuş embriyonun erken dönemde düşük ile kaybedilmesine neden olur. Bu etkiler iki şekilde ortaya çıkmaktadır.
Fiziksel etki, embriyonun sıvı akımı ile sürüklenerek yerinden kayması olarak tanımlanır.
Toksik etki ise tüp içerisinde beklemiş sıvının içeriğinin değişimi ve embiyonun bu uygun olmayan sıvı ortamında yaşamını sürdürememesidir.
Sıvının embriyonun tutunmasına katkısı olan ve endometriyumdan salgılanan tutunmayı destekleyici biokimyasal markerların salınımını kötü yönde etkilemesi gibi nedenlerle hidrosalpinks olan tüp veya her iki tüp laparoskopik olarak çıkarılmalıdır. Yumurtalık rezervi az olan veya yaş faktörü olan kadınlarda tüplerin çıkarılması over rezervlerini azaltabileceğinden tüplerin çıkarılması yerine rahim ile bağlantısının kesilmesi (kornual blokaj) yapılarak uterin kavite ile olan ilişkisi kesilir.
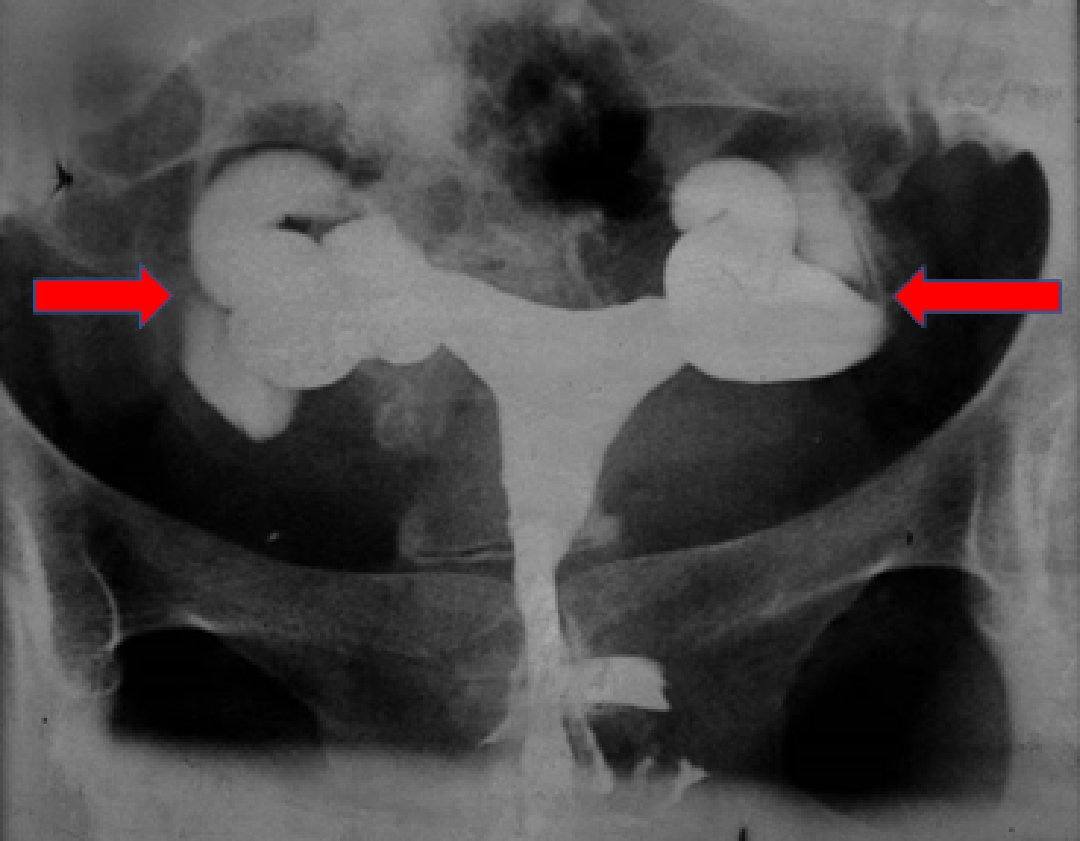
Resim-2: HSG’de tüplerde iki taraflı hidrosalpinks.
Kliniğimizde ultrasonografi ile tanımlanabilecek kadar ilerlemiş derecede hidrosalpinks gördüğümüz olgulara (Resim-3) direkt olarak operatif laparoskopi uygulamaktayız. Çünkü ileri derecede hidrosalpinks durumlarında HSG çekilmesi ciddi karın zarının iltihabı (peritonit) tablosuna neden olabileceğinden önerilmemektedir. Bu nedenle böyle vakalarda ultrasonografi sonucuna göre laparoskopi yapılacağından konulan tanının doğruluğu önem taşımaktadır (Resim-4). Ulrasonografi ile görülebilir olan büyük hidrosalpenks tanısında tüplerin salpinjial foldlarının gösterilebilmesi tanının doğruluğunu yüksek oranda arttırmaktadır.
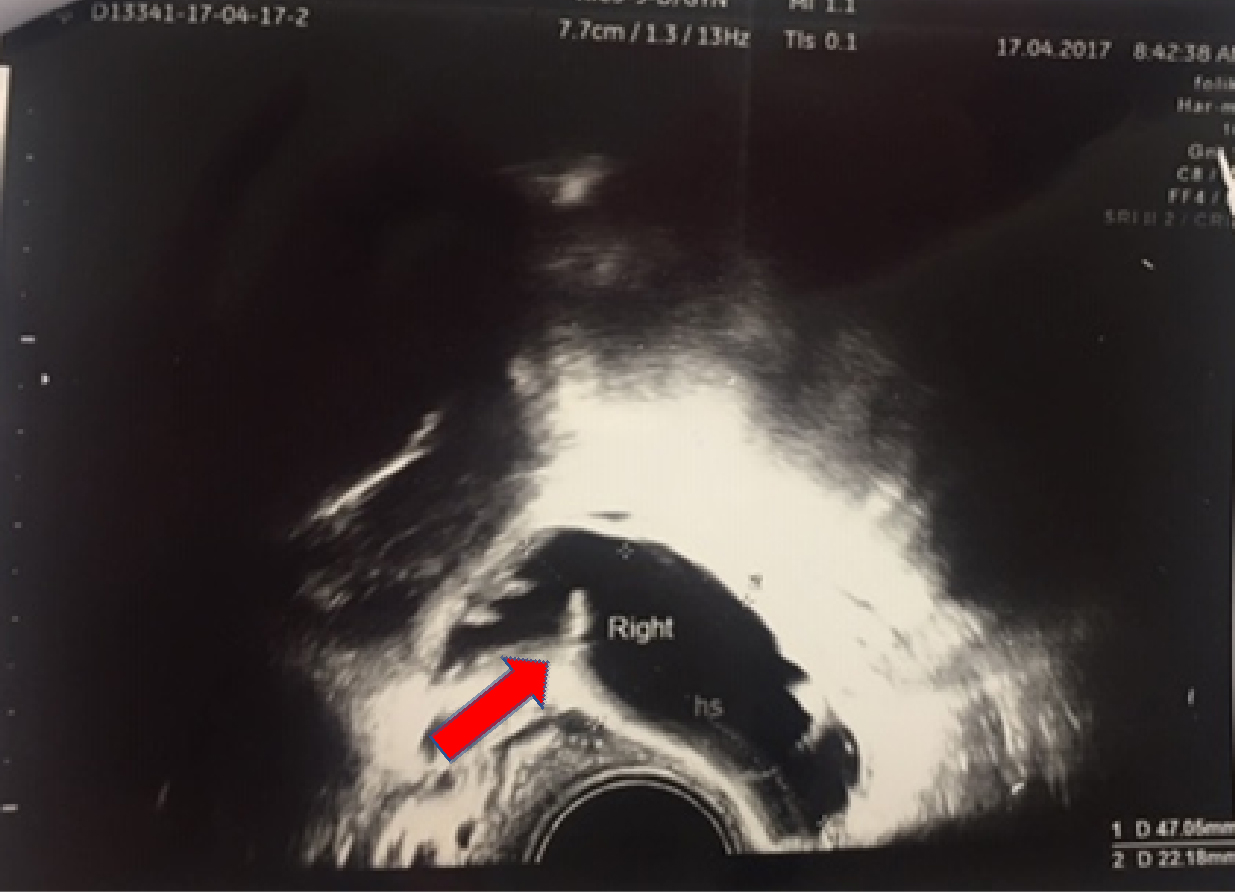
Resim-3. USG’de tek taraflı tüpte hidrosalpinkste salpinjial fold görünümü
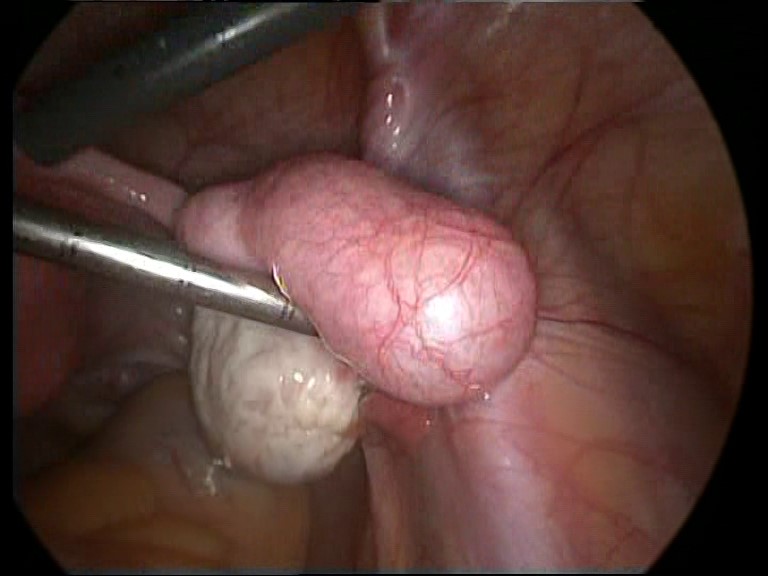
Resim-4: Laparoskopide sağ tubada hidrosalpinks
Endometrioma kistleri
Normalde rahim iç dokusunda bulunan endometrium tabakasının yumurtalık dokusu veya karın iç zarı gibi rahim dışındaki bölgelerde bulunması “Endometriozis” ya da “çikolata kisti hastalığı” olarak tanımlanır. Üreme çağındaki kadınların %10’unu etkileyen bir durumdur. En sık görülen bulgular arasında ağrılı adet görme, kronik pelvik ağrı ve ağrılı cinsel ilişki bulunur. Bunun yanı sıra endometriosis tanısı alan olguların %30 kadarında infertilite ile ilgili sorunlar yaşanmaktadır. Endometrioziste doğurganlığı etkileyen mekanizmalar arasında en önemli nedeni olarak over rezervinin endometriozisten olumsuz yönde etkilenmesi gösterilmektedir. Ayrıca pelvik bölgede oluşan yapışıklar nedeniyle tüplerin hareketliliğinin bozulması ve endometriosis dokusundan üretilen sitokinlerin embriyonun tutunmasını azaltması diğer nedenleri oluşturmaktadır. (Resim-5)
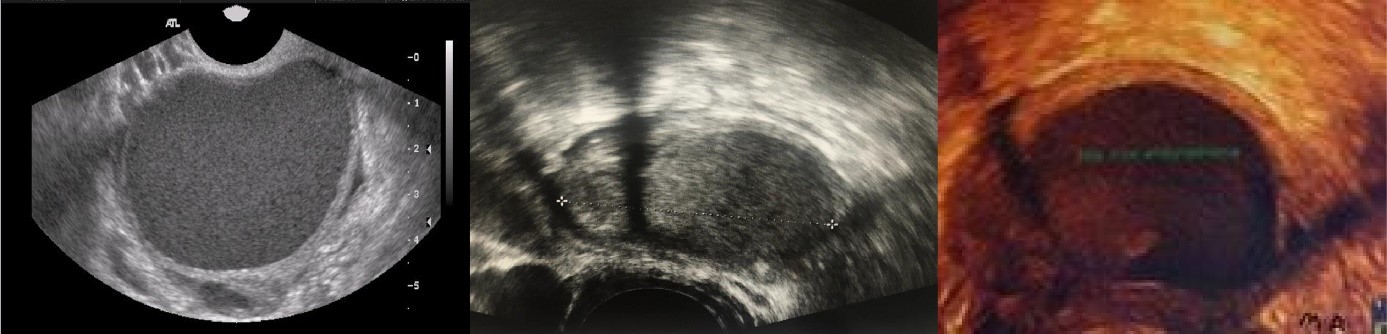
Resim-5 Endometriomanın iki ve üç boyutlu ultrasonografide kesintisiz aynı ekoda buzlu cam görünümü
Overlerde izlenen çikolata kistlerinin (endometriomalar) cerrahi olarak çıkarılması over rezervini belirgin olarak etkilemektedir. Endometriomaların diğer kistlerden farklı olarak belirgin bir kapsül yapıları yoktur ve cerrahi sırasında ufak kanama alanlarını durdurmak için kullanılan elektrokoterizasyonun etkisi ile over dokusu zarar görebilmektedir. Nitekim yapılan çalışmalar cerrahi öncesi ve sonrası yumurtalık rezervinin, özellikle de her iki overden endometrioma çıkarılan olgularda veya birden fazla cerrahi geçirmiş olgularda belirgin olarak azaldığını göstermektedir.
Dikkat çeken bir diğer durum ise cerrahi geçirmeyen olgularda bile endometriomanın varlığının belli bir süre sonrasında over rezervinde azalmaya neden olmasıdır. Endometriomaların overin çevre dokularında yarattığı fibrozisin bu duruma neden olduğu düşünülmektedir.Endometriomaların çoğu zaman operasyon ile çıkarılmaları gerekmemektedir. Ancak ağrı veya başka bir şikayet nedeni ile çıkarılması gerektiğinde over rezervi etkilenebileceğinden önce tüp bebek tedavisi ile yeteri sayıda embriyo oluşturulması amaçlanmalıdır. Embriyolar dondurularak saklanır ve sonrasında laparoskopi planlanır. Endometriozis ayrıca pelvik organlarda yapışıklıklara neden olmaktadır ve bu durumdan en fazla tüpler etkilenmektedir. Endometriozis nedeniyle tüplerin normal anatomisi etkilenmekte ve fonksiyonları bozulmaktadır. Bu nedenle sperm analizi normal ise yapılan laparoskopi ile endometriozisin neden olduğu tüp etrafındaki yapışıklıklar ortadan kaldırılarak tüplere normal anatomi kazandırılır ise çiftlere doğal yoldan gebelik şansı verilmiş olur.
Myomlar
Üreme çağındaki kadınların %30’unda görülebilmekle birlikte her zaman infertiliteye neden olmazlar. Ancak yerleşim yerlerine, büyüklüklerine ve sayılarına göre infertiliteye, düşüklere ve hatta erken doğumlara neden olabilirler. Uterus duvarına yerleşim gösteren myomlar (intramural) ve uterin kaviteye baskı yapan, daraltan myomlar (submukozal) myomlar hem normal yoldan hem de tüp bebek tedavisi ile gebe kalma şansını etkileyebilmektedir. Özellikle uterin kaviteye doğru büyüyerek rahim boşluğunu iten myomlar (Resim-6) embriyonun rahim zarına tutunma (implantasyonu) şansını azaltırlar. Gebelik üzerine negatif etki edebilecek submukoz myomlar histeroskopik olarak, intramural myomlar ise laparoskopik olarak çıkartılmalıdır.
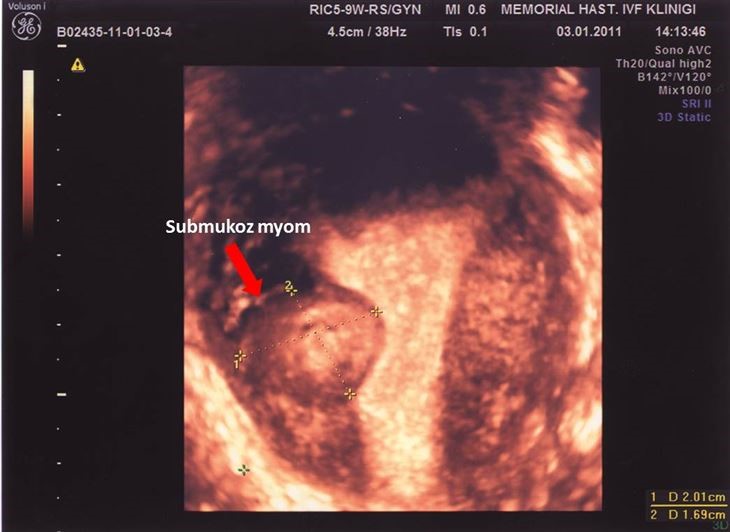
Resim-6: USG’de uterusun sağ yan duvardan gelişen ve rahim boşluğunu iten myom görüntüsü.
Dermoid kistler
Dermoid kist veya matur teratom iyi huylu (benign) bir over tümörüdür. Tüm benign ovariyan tümörlerin yaklaşık 1/3’nü oluştururlar, sıklıkla genç kadınlarda görülür, nadiren kötü huylu olabilirler. Kanser vakaların %1-2’sinde ve daha çok 40 yaş üzeri kadınlarda görülmektedir. Dermoid kistler birçok farklı doku tipleri içerdiği için bu dokuların baskınlığına göre ultrasonografi veya MR’da değişik görüntü verirler. Sıklıkla yağlı, koyu sıvı içerikli, kıl, kıkırdak hatta diş parçası içerebilirler. Genellikle belirti vermezler ve rutin jinekolojik muayenelerde farkedilirler. Ancak bazen torsiyone olarak ciddi ağrıya neden olabilirler. Bazı durumlarda da kapsülü yırtılarak yoğun yağlı içeriği pelvik organlarda irritasyon ve yapışıklıklara neden olabilirler. O nedenle büyümüş olan dermoid kistler laparoskopik olarak çıkartılmalıdır. Kistin çıkartılması fertiliteyi kötü yönde etkilemez.
Ektopik (dış) gebelik
Ektopik gebelik, tüp içerisinde fertilize olan yumurtanın ve bunun sonucunda oluşan gebeliğin uterin kaviteye ilerleyememesi ile gebeliğin uterin kavite dışında bir yerde devam etmesidir. Hemen hemen bütün ektopik gebelikler tubal yerleşimlidir. Bunun dışında overlerde, servikste ve abdomende de olabilmektedir. (Resim-7)
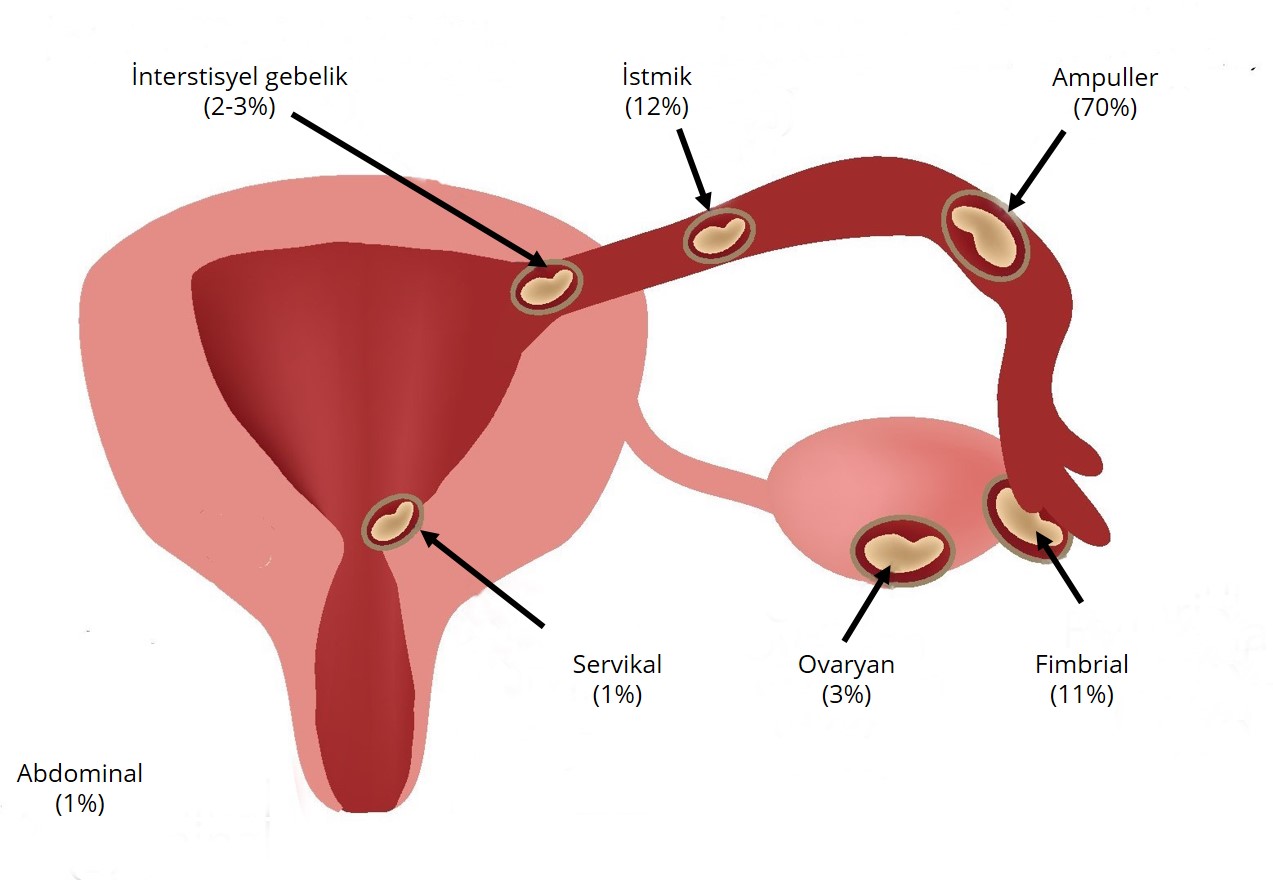
Resim-7: Ektopik(Dış) gebelik yerleşim yerleri
Ektopik gebeliğin nedenleri:
Fallopian tüplerin enfeksiyonu veya enflamasyonu.
Daha önceki enfeksiyon veya operasyondan kalan tubal yapışıklıklar döllenmiş yumurtanın hareketini engelleyerek uterin kaviteye geçişini ve yerleşimini etkiler.
Önceki pelvik veya tubaya uygulanan cerrahilere bağlı yapışıklıklar
Tubanın şeklindeki doğumsal veya gelişimsel anomaliler ektopik gebeliğe yol açabilmektedir.
Kimler ektopik gebelik riskine sahiptir?
Aşağıdaki faktörler ektopik gebelik riskini arttırmaktadır.
Daha önce ektopik gebelik öyküsü bulunması
Agressiv abdominal veya pelvik cerrahiye geçirmiş olanlar
Pelvik inflamatuar hastalıklar (PID)
Daha önce birkaç kez gebelik kaybı olan olgular.
Sigara içimi
Endometriozis varlığı dış gebelik riskini arttıran nedenlerdir.
Ektopik gebeliğin belirtileri:
Pelvis ve abdomende keskin veya saplanır tarzda ağrı olabilir ve bazen tüpteki gebeliğin dokuların yırtılmasıeden olarak diaframda irritasyonuna bağlı omuz ve boyun ağrısı olabilir.
Normal adet miktarından daha az veya ağır vajinal kanama
Gastrointestinal bulgular
Baş dönmesi ve baygınlık hali
Ektopik gebelik tanısı:
Pelvik muayenede batında hassasiyet, ultrasonografide uterin kavitede gebelik kesesi izlenmemesi, Douglas boşluğunda normalden fazla sıvı birikimi ve bazen de gebelik kesesi hatta fetal kalp atışlarının uterin kavite dışında izlenmesi ile kolayca tanı konulabilir. Serum hCG ölçüm seviyeleri de önemlidir, beklenen gebelik haftasına göre düşük seyreden ve dış gebelik semptomları olan hastalarda dış gebelik açısından dikkatli olunmalıdır. Bazen tanı koyulamayan durumlarda özel iğne ile uterus ile rektum arası boşluğa culdosentez yapılarak dış gebelikten bu boşluğa kanama olduğu tanımlanabilir. Alınan örnekte kan bulunması dış gebeliğin bulunduğu yeri yırtarak veya tüpten abort yaparak batın boşluğuna atılmakta olduğu anlamına gelir.
Ektopik gebelikte tedavi:
Medikal (Methotrexate)
Cerrahi (laparoskopik cerrahi)
Medikal tedavi sonrası takip:
Medikal tedavide Methotrexate kullanılır. Ektopik gebeliğin medikal tedaviye uygun olması gerekir ve takipleri hCG düşüşünün gösterilmesi ile yapılır. hCG’nin normal değerlere inmesi takip edilirken ilacın etkisini göstermeye başladığı 48 - 72. saatlerde tubal rüptür açısında dikkatli olunmalıdır. Ektopik gebelik nedeniyle laparoskopik olarak salpenjektomi yapılsa bile diğer tüp normal ise daha sonra gebelik şansı %60 civarında devam etmektedir.
Over torsiyonu
Over dokusunun içindeki bir kistin büyümesi veya tüp bebek tedavisinde overlerin aşırı uyarılması sonucu överler normalden daha büyük volümlere ulaşarak kendi ekseni etrafında dönebilir. Dönme sonucu over kan akımının bozulması ve buna bağlı olarak pelvik bölgede keskin bıçak saplanır tarzda gerilemeyen ağrıya ortaya çıkar. Ultrasonografi ile over kan akımındaki bozulmayı tesbit etmek mimkindir, hastanın kliniğide dikkate alınarak tanı konulmaktadır. Laparoskopi ile kendi etrafında bir veya birden fazla dönmüş olan overin tekrar eski durumuna döndürülmesi ve kan akımının tekrar sağlanması gerekmektedir.
Fertilite Korunması
Fertiliteyi koruma amacıyla daha sonra kullaılması amacı ile dondurmak üzere overden doku alınması işlemidir. Kemoterapik ilaçların çoğu sadece kanser hücresine spesifik olmadığından diğer sağlıklı dokuların hücrelerini de öldürmektedir. Overlerdeki folliküller de kemoterapiden etkilenmekte ve bunun sonucu olarak over rezervi tedavinin ciddiyetine göre geri dönüşümsüz olarak azalmaktadır. Kemoterapi over rezervi azalmış veya yaş faktörü olan bazı kadınlarda overlerde geri dönüşümsüz hasara yol açarak erken menopoza yol açabilmektedir. Bu nedenle puberte çağındaki genç kızlarda over doku dondurulması deneysel kabul edilmekle birlikte uygulanabilmektedir. Üreme fonksiyonlarını korumak amacı ile kemoterapi öncesi laparoskopik olarak over dokusu alınır ve gerektiği zaman tekrar transplantasyon yapılarak fonksiyon görmesi amacı ile dondurulur. Fertil çağdaki bekar kadınlarda ise meme kanseri veya diğer kanser tipleri nedeni ile kemoterapi gerektiğinde yumurtaların dondurulması son derece başarılı bir opsiyondur. Evli olan kadınlarda ise kemoterapi öncesi embriyo dondurulması işlemi başarılı bir şekilde yapılabilmektedir.
Histeroskopi
Histeroskopi Nedir?
Histeroskopi, ışıklı bir kamera sistemi kullanılarak vajinal ve servikal kanal aracılığı ile uterin kavitenin değerlendirilmesidir. Servikal kanal ve uterin kavite patolojilerinin tanımlanmasını sağlamaktadır. Histerosalpingografi de uterin kaviteyi değerlendirmede faydalı bir yöntem olmakla beraber histeroskopi uterin kaviteyi değerlendirmede altın standart kabul edilmektedir. (Resim-8)
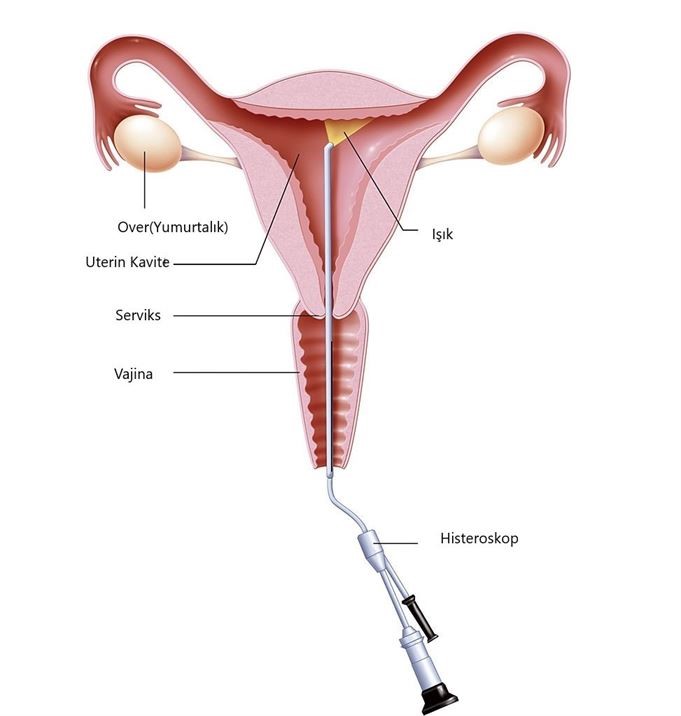
Resim-8: Histeroskopun Şematik Görünümü.
Nasıl yapılır?
Genel anestezi altında hasta uyutulduktan sonra operasyon bölgesinin sterilizasyonu sağlanarak işlem yapılacak sahanın dışında kalan vücut kısmı steril örtü ile kapatılır. Vajinal yoldan bujiler yardımı ile servikal kanal genişletme sağlanarak histereskopun uterin kaviteye geçişi sağlanır. Salin infüzyon (serum fizyolojik) ile kavite şişirilir, genişletilerek net görüntü sağlandıktan sonra gözlem yapılır. Video kayıt işlemi ile operasyon boyunca görüntüler ve resimler alınır. İşlem bittikten sonra kamera uzaklaştırılarak kanama kontrolü yapılıp, hasta ayılma odasına alınır.
Ne Zaman Yapılır?
Operatif histeroskopi hastane koşullarında genel anestezi altında yapılırken, diagnostik ya da ofis histeroskopi, ofis veya klinik koşullarında lokal anestezi ile yapılabilir. Histeroskopinin adetten sonra endometriyumun en ince olduğu günlerde yapılması tercih edilir.
Operasyon Sonrası Bakım
Hasta aynı gün hastaneden taburcu edilir. Histeroskopi sonrası hastalar genellikle ertesi gün işine dönebilirler. Birkaç gün devam edebilen vajinal kanama, ilk saatlerde kasık ağrısı hissedilebilir. Doktor tarafından verilen ağrı kesiciler ile bu şikayetler giderilebilir.
İşlemden sonra ne zaman tüp bebek tedavisine başlanabilir?
Ofis ya da tanısal histeroskopi işlemleri yapılan vakalarda bir sonraki adet ile birlikte tedaviye başlanabilir. Böylece endometriuma yapılan injury (uyarıcı etki) işleminin embriyo implantasyonu arttırabilecek olumlu etkisinden yararlanılır. Operatif işlem yapılan histereskopilerde ise uterin kavitenin iyileşme süreci beklenir. Rahim içi yapışıklık veya incelik nedeni ile operatif işlem uygulanan bazı hastalarda belli bir süre (4-6 hafta) hormon replasmanı verilerek, rahim içi araç yerleştirilerek veya bariyer jel uygulanarak yapışıklık oluşması azaltılır. İnvaziv cerrahi uygulanan ileri derecede yapışıklıklarda ise kontrol rahim filmi çekilerek uterin kavite öncesi ile karşılaştırılıp tekrar histereskopiye ihtiyaç olup olmadığına karar verilir.
1- Ofis Histeroskopi
Ofis histeroskopi işlemi muayenehane koşullarında çoğunlukla anestezi gerektirmeden ya da sedasyon anestezisi altında yapılmaktadır. Ofis histeroskopisi ile rahim boşluğunun değerlendirilmesi ve polipler, ufak çaplı rahim içi yapışıklıkları ve küçük myomlar gibi bazı hafif bozuklukların düzeltilmesi gerçekleştirilebilmektedir. Ayrıca nedeni bilinmeyen uterin kanamalarda, endometriyal biyopsi alınmasında, spiral gibi rahim içi araçların normal yerinden kaydığı durumlarda da kullanılmaktadır.
2- Tanısal Histeroskopi
Tanısal histeroskopi tanı amacı ile yapılmakla birlikte, operasyon öncesinde rahim boşluğunu ilgilendiren bir patolojinin olabileceği ve ofis histeroskopi ile düzeltilmesinin mümkün olmadığı vakalarda uygulanmaktadır. Tanısal histeroskopide operatif işlemler gerekebileceğinden ameliyathane koşullarında yapılması daha uygundur.
3- Operatif Histeroskopi
Uterin kaviteyi etkileyen myom, septum, polip, yapışıklık gibi patolojilerin önceden kesin tanısı konulabilmiş ise bu patolojilerin düzeltilmesi operatif histeroskopi ile gerçekleştirilir. Dolayısıyla operatif bir işlem uygulanacağından ameliyathane koşullarında ve genel anestezi altında yapılır. Yapılan işleme göre bazen 4-6 hafta arasında hormon replasmanı uygulanarak, rahim içi araç yerleştirilerek veya intrauterin bariyer jel uygulanarak rahim boşluğunun tekrar yapışması engellenir. Rahim boşluğunun düzgün ve yeterli olması, implantasyon (embriyonun tutunması) ve gebeliğin sağlıklı olarak devam etmesi için önemlidir.
Operatif histeroskopi endikasyonları
Endometrial Polip
Rahim İçi Yapışıklık
Uterin Septum
Submukoz Myomlar
Intrauterin Sineşi
İntrauterin sineşinin (rahim içi yapışıklık) ana nedeni travmadır. Sineşiler genellikle gebelik kaybı sonrası yapılan küretajlar veya istemli küretajlar sonrası ortaya çıkan patolojilerdir. Histeroskopik olarak yapılan endometrial ablasyon ve myomektomi gibi operasyonlar sonrası da intrauterin sineşiler görülebilmektedir. Daha az sıklıkla ise genital tüberküloz, endometrit veya önceki septik düşüklere bağlı sekonder olarak ortaya çıkar. Sineşinin ileri evre olması ve uterin kaviteyi tamamen kaplaması Asherman’s Sendromu olarak bilinir, bu durumda kaviteyi düzeltmek için tekrarlayan histeroskopik müdahaleler gerekebilir. Sineşiler hafif orta ve ciddi sineşiler olarak 3 gruba ayrılır.
Hafif sineşiler: Film şeridi şeklinde olup uterin kavitenin küçük bir kısmını kaplarlar.
Orta derece sineşiler: Fibromüsküler sineşiler fibrin ve kas dokusundan oluşur, bunlar kalın dokular olup uterin kavitenin yarısı veya tamama yakınını kapatırlar. Ameliyathane koşullarında genel anestezi altında histeroskopik işlem yapılmasını gerektirirler.
Ciddi sineşiler (Asherman Sendromu): Sineşi tümüyle konnektif doku olarak adlandırılan uterusun destek dokusundan oluşur ve endometriyal line (düzlem) izlenemez. Sineşi kısmi veya tamama yakın olabilir. İnfertil olguların % 4,6’sında ciddi sineşi gözlenmektedir.
Tanı ve Tedavi
İntrauterin sineşilerin klinik bulguları; anormal menstrüel kanamalar, hiç adet olamama (amenore ), periyodik pelvik ağrı, infertilite, tekrarlayan tüp bebek başarısızlıkları, dış gebelik, tekrarlayan gebelik kaybı, gebelik devam ederse fetusta gelişme geriliği ve plasentanın anormal yerleşimine neden olabilmektedir. Sineşilerde en ssıkm görülen bulgu menstrüel kanamanın azalmasıdır. Kanama, endometriyal dokunun kanlanmasının azalması, endometrial tabakanın ince kalması nedenleri ile oluşur. Periyodik pelvik ağrı ise menstrüel kanın yapışıklık nedeni ile veya servikal kanal daralmasına bağlı olarak dışarı rahat atılamaması sonucu oluşur. Gebelikte plasenta yapışıklık olan kısımlarda tutunamadığından uterusun farklı bölgelerine tutunmak zorunda kalabilir. Bunun sonucu plasenta yerleşim anomalilerine bağlı olarak gebelik sürecinde ciddi kanamalar ya da bebeğin yeterli beslenememesi nedeniyle gelişme geriliği ortaya çıkabilmektedir. Tanıda kullanılan yöntem rahim filmidir (HSG). HSG ile uterin kavitenin tamamını kontrol etme şansı olacağindan yapılacak operatif histeroskopi için doktora ön bilgi verir. (Resim 9-10) HSG uterin kavitede sineşinin genişliğini belirler ancak tipini belirleyemez, bu nedenle histeroskopi sineşinin genişliğini ve tipini tanımlamada altın standartdır. HSG’de bazen küçük sineşiler izlenmeyebilir, bu durumda kesin tanı ve tedavi için histeroskopi yapılması gerekir.
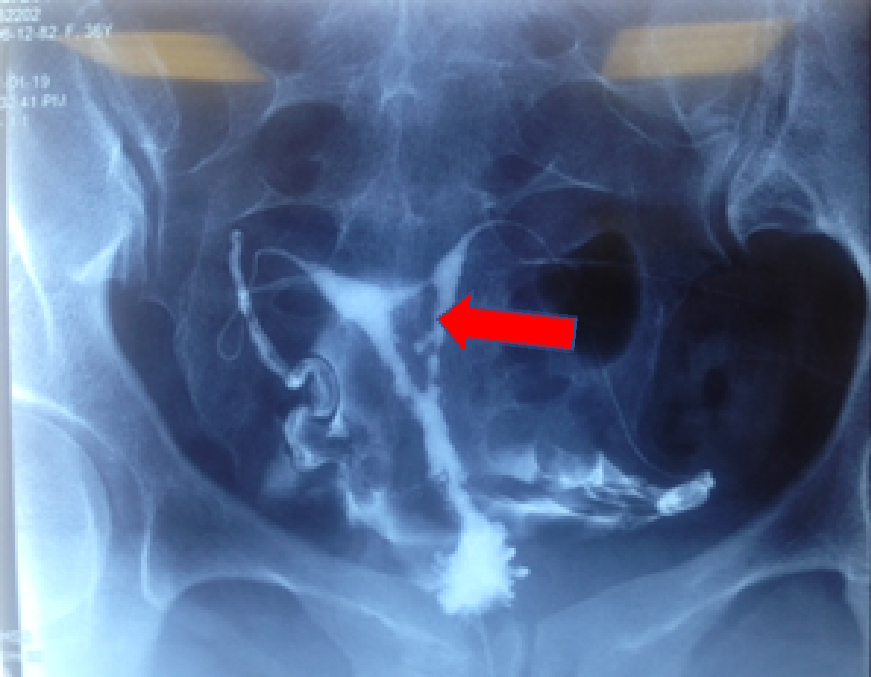
Resim-9: Intrauterin sineşi HSG görüntüsü
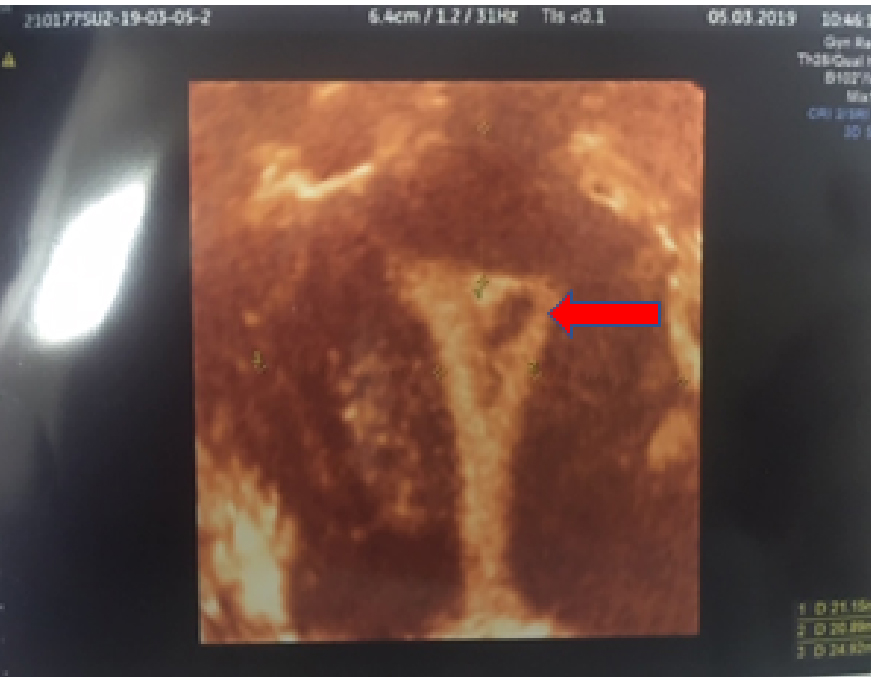
Resim-10: Aynı hastanın 3D USG görüntüsü
Amaç sineşinin histeroskopik olarak açılması ve uterin kaviteyi normal anatomiye dönüştürmektir. Histeroskopi menstrüel kanama bitimi yapılırken, adet görmeyen hastalar için herhangi bir dönemde de yapılabilir. Ciddi sineşilerde tekrarlama riski %42 ye kadar gözükmekte iken, orta dereceli sineşilerde bu oran %15-20 civarındadır. Bu nedenle kontroller sonrasında tekrar histeroskopi gerekebilir. Bu durumda tekrar sineşi oluşumunu azaltmak için iyileşme döneminde endometriyal epitelizasyonu hızlandıracak 4-6 hafta östrojen hormon desteği verilmesi, intrauterin rahim içi araç yerleştirilmesi veya bariyer jel uygulaması yapılmaktadır.
Uterin Septum (Rahim Boşluğu Perdesi)
Uterusu ortadan ikiye ayıran doğuştan gelen bir anomalidir. Anne karnında uterus ve vajina sağ ve sol olarak iki ayrı parça halinde iken, orta hatta intrauterin dönemde 9-11. haftalarda birleşerek tek organ haline dönüşürler, bu birleşme çeşitli nedenlerle tam olmadığı zaman uterin septum oluşmaktadır. Uterin septum küçük boyutlarda olabildiği gibi, uterusu tamamen ikiye ayıran boyutlarda da olabilir. (Resim-11) Toplumda görülme oranı %5,9-7,2 iken, tekrarlayan düşüğü olan vakalarda görülme oranı daha yüksektir (%7,9-17,5).
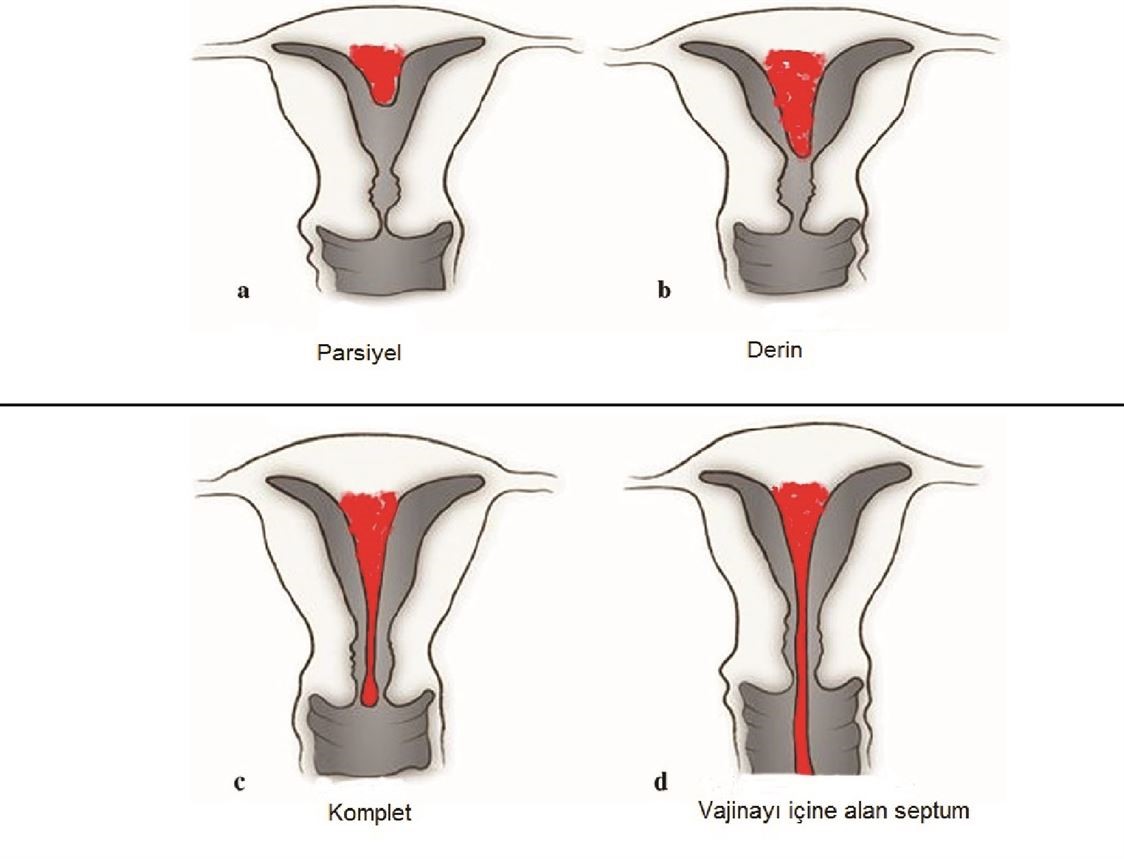
Resim-11: Uterin Septum Tipleri
Uterin septum tanısı rutin jinekoloji kontrollerinde, HSG ve 3D/4D (üç ve dört boyutlu) ultrasonografik incelemelerle rahatlıkla konulabilmektedir. (Resim- 12,13) Histeroskopi öncesi 3D/4D ultrasonografi ile septumun derinliği ölçülerek histeroskopide açılacak septum derinliği hakkında önbilgi edinilir.
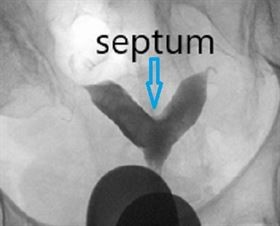
Resim-12: Septumun HSG görüntüsü
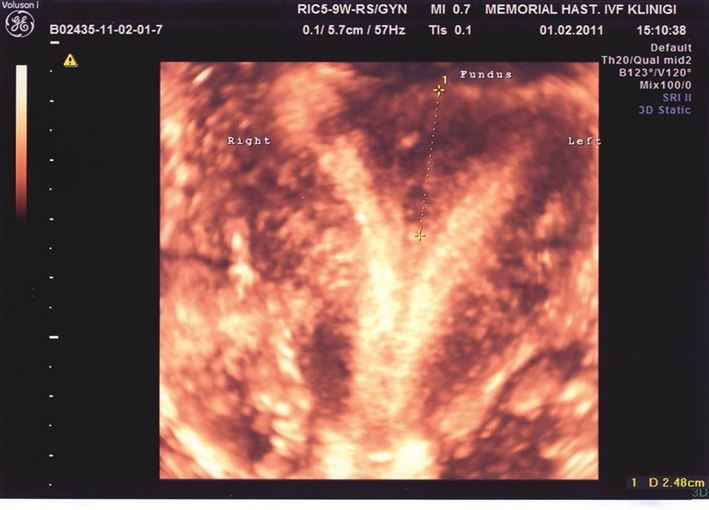
Resim-13: Septumun 3D görüntüsü
Uterin Septum Önemi Nedir?
Uterin septum gebeliği tam olarak engellemese de tekrar eden düşüklere, erken doğumlara, makat doğumlarına, sezaryen ile doğumlara ve doğum sonrası sıklıkla kanama artışına neden olmaktadır.Septum histeroskopi ile cerrahi olarak kolaylıkla açılabilir 4-6 hafta sonra ise HSG ile kontrol edilir.
Tedavi
Septum histeroskopi sırasında makas,unipolar veya bipolar koter, lazer ile cerrahi olarak açılır. (Resim-14-15-16) Ameliyat sonrası genellikle başka bir tedaviye gerek kalmaz;rahim içi araç, balon uygulaması ve yüksek doz östrojen kullanımı gerekli değildir. İşlem sonrası enfeksiyonlar ve intrauterin sineşi oluşumu nadirdir. Vücutta salgılanan östrojen ile 2 ay içinde yeni endometriyum oluşumu yeterlidir. Komplet septum operasyonu sonrası başarıyı değerlendirmek için ameliyattan iki ay sonra HSG yapılmalıdır. Tipik olarak, işlem sırasında septumun %90'ından fazlası çıkarılır, nadiren ikinci kez histeroskopi gerekir. Prosedürün yeterli olduğu düşünülürse, ameliyattan iki ay sonra gebelik düşünülebilir.
Resim-14: Histeroskopik septum rezeksiyon basamakları
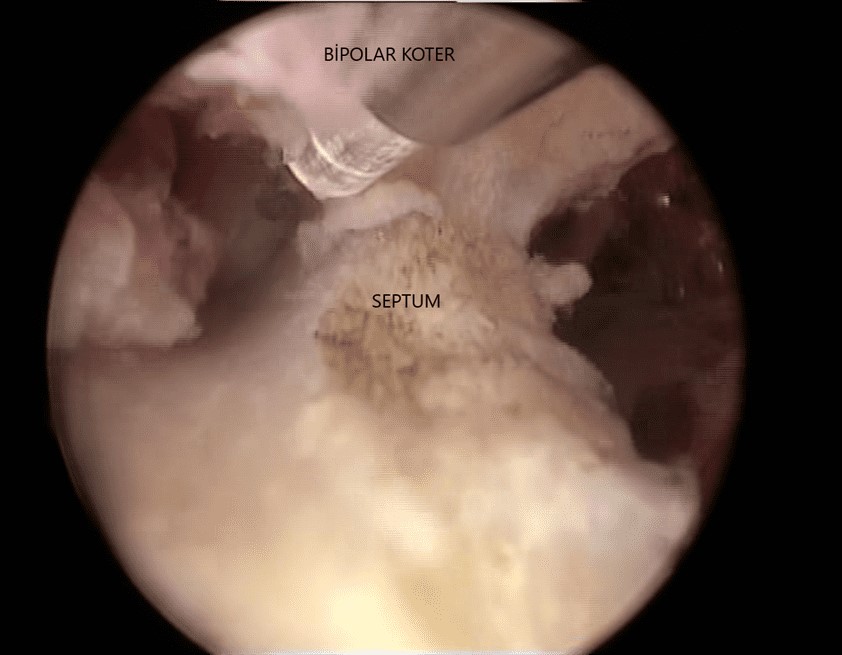
Resim-15: Septumun bir kısmı kesilmiş kalan kısmı bipolar koter ile rahim tepe kısmına doğru kesilecek.
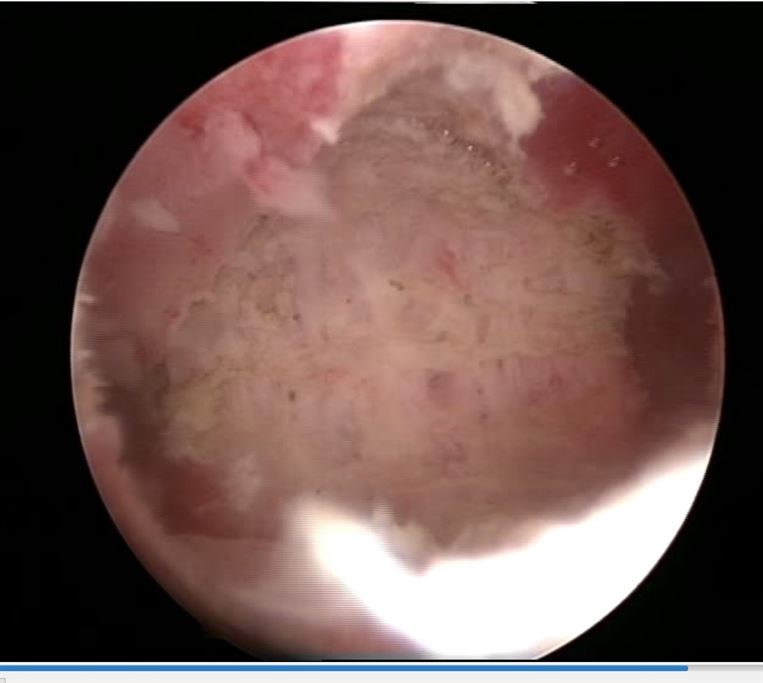
Resim-16: Septumun tamamen kesilmesi sonucu uterin kavite görünümü.
Submukoz myomlar
Myomlar uterusun kas tabakasından kaynaklanan iyi huylu tümörler olup kesin oluşum nedeni belirsizdir. Myomlar östrojen ve progesteron hormonlarının etkisi büyümekte olup obez kadınlarda daha yaygın izlenir. Kadınların yaklaşık % 20-80'inde 50 yaşına kadar myom oluşmaktadır.
Myomlar yerleşim yerlerine göre 3 gruba ayrılır. (Resim-17)
1) Submukoz myomlar: Endometrium altındaki kas tabakasından gelişir ve uterus boşluğunu deforme ederler, bu bölgedeki küçük lezyonlar bile kanama ve infertiliteye neden olabilir.
2) İntramural myomlar: Uterusun kas duvarında bulunur ve en yaygın tiptir. Büyük olmadıkları sürece semptom vermezler. İntramural myomlar uterusun kas duvarında küçük nodüller olarak başlar, zamanla içe doğru genişleyerek uterus boşluğunun bozulmasına neden olabilir.
3) Subseröz myomlar: Uterusun dış yüzeyinde bulunan myomlarıdır. Ayrıca yüzeyden dışarı doğru büyüyebilir ve küçük bir doku parçasıyla bağlı kalabilir böyle myomlara pedinküllü myom adı verilir.
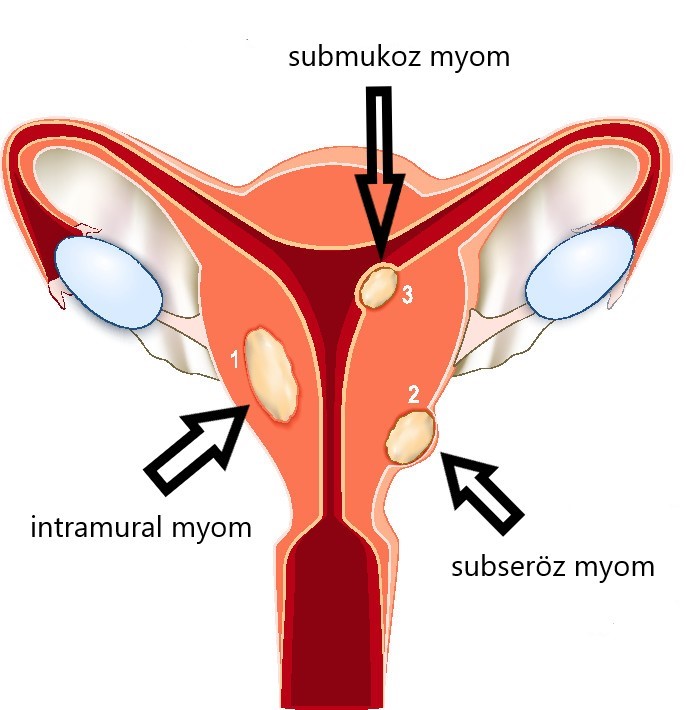
Resim-17: Myomların yerleşim yerlerine göre sınıflaması
Submukoz myomlar (Rahim boşluğuna yakın myomlar) büyüklüklerine ve rahim boşluğuna yakınlıklarına göre, gebelik oluşumunu engelleyebilir veya erken gebelik kayıplarına neden olabilmektedir. Submukoz myomlar sadece infertilite şikayetinin dışında aşırı ve düzensiz adet kanaması, dismenore (sancılı adet durumu) nedeni olabilmektedir. Hatta bazı hastalarda ciddi anemiye neden olabilmektedirler. Submukoz myomlara USG ve HSG ile rahatça tanıları konulabilmektedir. (Resim- 18)
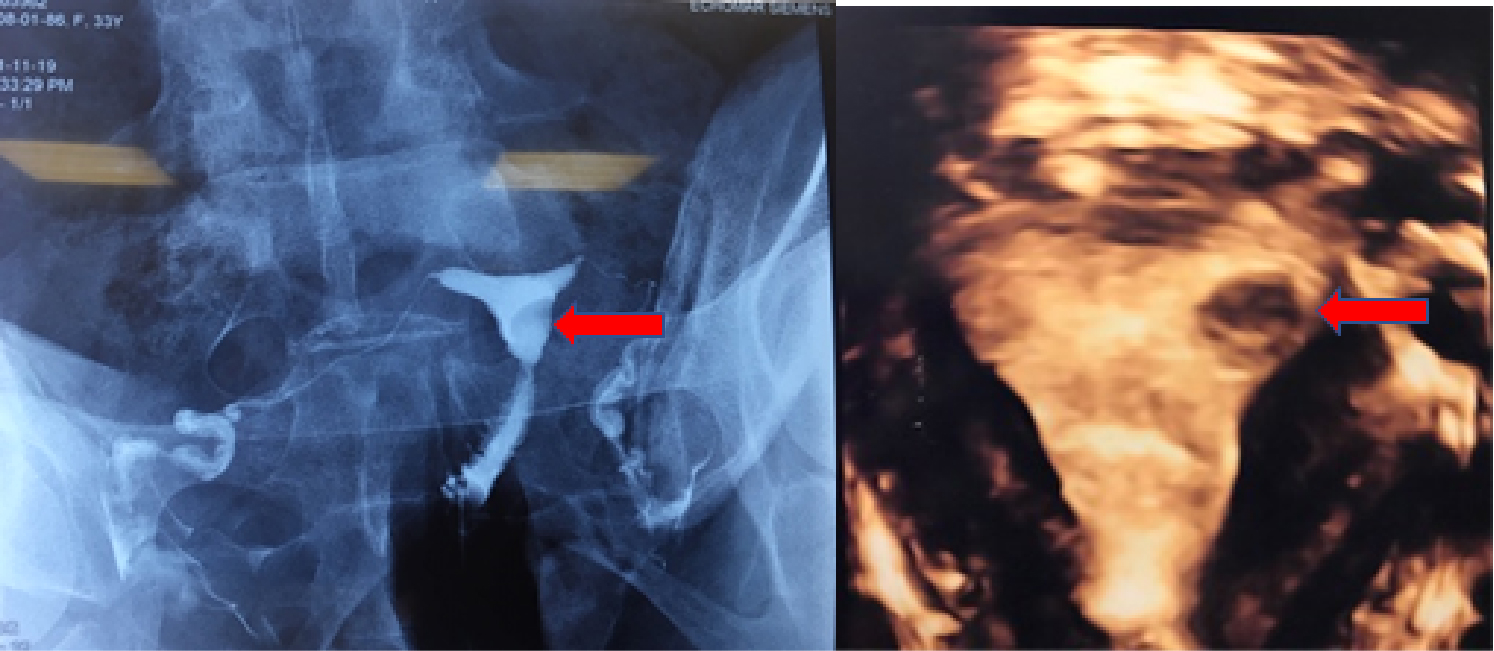
Resim-18 : Yaklaşık 1 cm’lik submukoz myomun HSG ve 3D USG görünümü
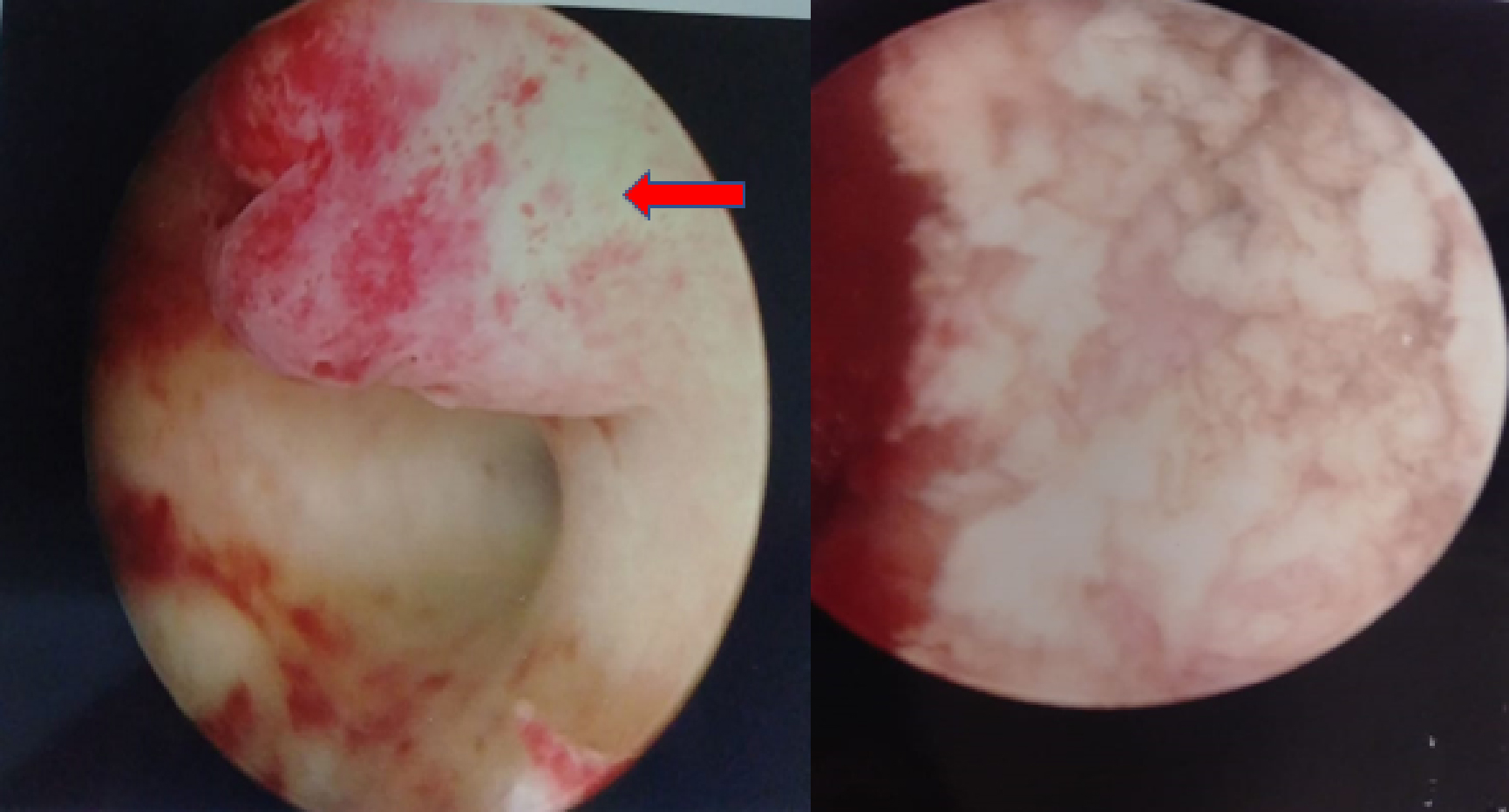
Resim-19: Sol duvar intrauterin kaviteye doğru büyümüş submukoz myomun histeroskopik görünümü aynı hastanın operasyon sonrası görünüm
Submukoz myomlar büyüklüklerine göre yerleşimlerine göre histeroskopik veya laparoskopik olarak çıkarılırlar (Resim-19). Uterin kaviteyi dolduran 3cm ve daha büyük myomlar histeroskopik özel myom öğütücü morselatör yardımı ile uzaklaştırılmaktadırlar. Merkezimizde submukoz myomlar tıraşlama yerine tümüyle çıkartılarak ortamdan tamamen uzaklaştırılmaktadır.
Endometrial / Uterin Polipler
Polipler uterin kavitede veya servikal kanal içerisinde oluşan iyi huylu (benign) oluşumlardır. Saplı veya geniş tabanlı olarak uterin kaviteye tutunurlar. Boyutları birkaç milimetreden birkaç santimetreye kadar değişebilir.
Nedeni ve Klinik Belirtiler
Endometrial poliplerin kesin nedeni bilinmemekle birlikte ortaya çıkmalarında hormon seviyeleri özellikle de östrojen hormonu artışı rol oynamaktadır. Sıklıkla belirti vermezler, ancak bazen düzensiz adet kanamalarına veya adet öncesinde lekelenmelere neden olurlar. Ultrasonografi ile kolaylıkla tanımlanabilen polipler histeroskopinin en sık yapılma nedenlerinden birisidir ve kolaylıkla uzaklaştırılabilirler. (Resim- 20 -21-22) Endometriyal polipler boyutlarına ve yerleşim yerlerine göre embriyonun tutunma şansını azaltabilmekte bazen de erken dönem gebelik kaybına yol açabilmektedirler. Bu nedenle infertilite problemi varsa ve polip 1 cm’den büyük ise histeroskopik olarak çıkarılması önerilmektedir. Polipler ara kanamalara ve vajinal lekelenmelere neden olabileceğinden infertilite problemi olmayan vakalarda da çıkartılması gerekebilir. Özellikleri ileri yaş kadınlarda poliplerin uzaklaştırılması ve mutlaka patolojiye gönderilmesi önerilmektedir.
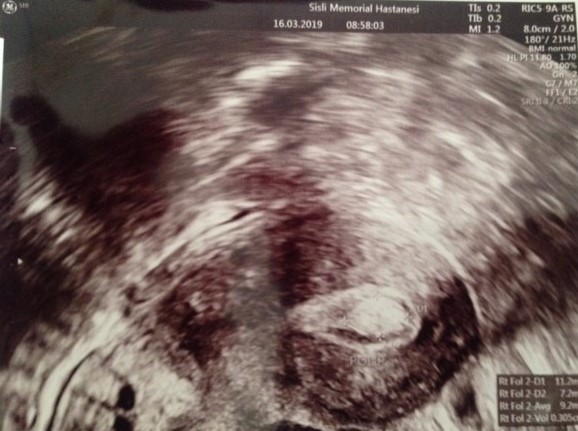
Resim-20: Yaklaşık 1 cm’lik intrauterin polip
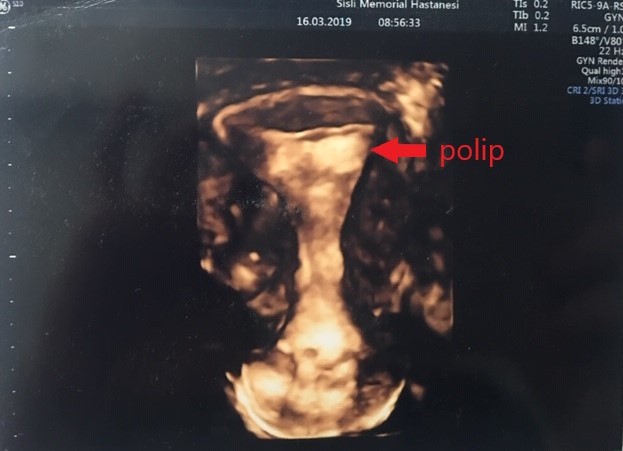
Resim-21: Aynı polipin 3D ultrasound fotoğrafı
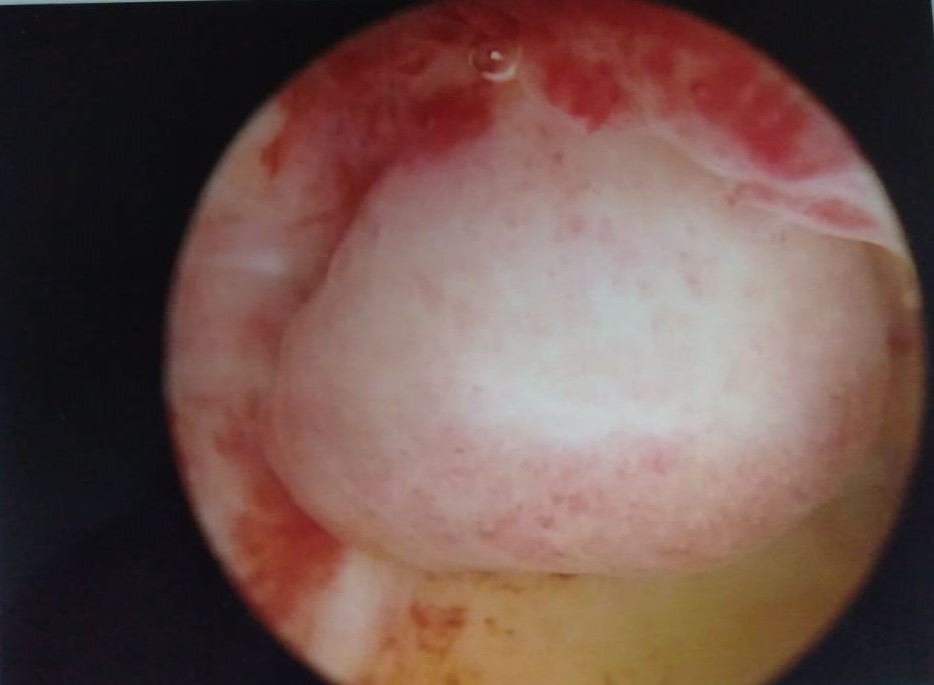
Resim-22: Polipin Histeroskopik görünümü